บทความสุขภาพ
Knowledge
คำแนะนำการป้องกันมาลาเรียสำหรับนักเดินทาง
พญ. จิตรฟ้า หรูรุ่งโรจน์

โรคมาลาเรียเป็นโรคที่เกิดจากโปรโตซัว Plasmodium นำโดยยุงก้นปล่อง มีทั้งหมด 5 สายพันธุ์ สายพันธ์ุที่รุนแรงคือ Plasmodium falciparum ซึ่งเป็นสายพันธุ์หลักในทวีปแอฟริกา ทำให้เกิดการติดเชื้อรุนแรง อวัยวะต่างๆล้มเหลว ติดเชื้อขึ้นสมอง โคม่า ชัก และเสียชีวิตได้ หากได้รับการรักษาที่ล่าช้า
พื้นที่ที่มีความเสี่ยงสูงมากสำหรับมาลาเรีย ได้แก่ ประเทศในแอฟริกาที่อยู่ใต้ต่อทะเลทรายซาฮะร่า (Sub-Saharan Africa) และประเทศในโอเชียเนีย ได้แก่ เกาะนิวกินี (New Guinea) ซึ่งประกอบด้วย ประเทศปาปัวนิวกินีและ จังหวัดปาปัวตะวันตก (West Papua) ของประเทศอินโดนีเซีย หมู่เกาะโซโลมอน (Solomon Islands) วานูอาตู (Vanuatu) ความเสี่ยงในการติดเชื้อมาลาเรียสำหรับนักเดินทางอยู่ที่ 1-3% ต่อเดือน ซึ่งถ้ามีกิจกรรมที่ต้องสัมผัสยุงมาก หรืออยู่ในพื้นที่เป็นระยะเวลานาน ควรปรึกษาแพทย์เพื่อ แนะนำการรับประทานยาป้องกันมาลาเรีย
พื้นที่อื่นๆที่มีความเสี่ยงปานกลางถึงน้อย ได้แก่ บริเวณลุ่มน้ำอะเมซอนในทวีปอเมริกาใต้ เอเชียตะวันออกเฉียงใต้ ได้แก่ หมู่เกาะติมอร์ตะวันตก บางพื้นที่ของประเทศอินดีย ปากีสถาน พม่า ลาว โดยทั่วไปไม่ได้แนะนำการรับประทานยาป้องกันมาลาเรีย แต่ถ้ามีความเสี่ยงสูงที่จะเกิดการติดเชื้อรุนแรง เช่น มีสภาวะร่างกายที่เสี่ยงต่อการติดเชื้อรุนแรง ก็อาจพิจารณาให้รับประทานยาหรือพกยารักษาฉุกเฉิน (Stand-by medication)
ประเทศไทย โรคมาลาเรียพบในพื้นที่ป่า โดยเฉพาะจังหวัดชายแดนไทย พม่า ข้อมูลจากกรมควบคุมโรคปี 2565 พบว่าจังหวัดที่มีผู้ป่วยมาลาเรียสูงสุด ได้แก่ ตาก แม่ฮ่องสอน ระนอง กาญจนบุรี ประจวบคีรีขันธ์ สายพันธ์ุเชื้อมาลาเรียที่พบในประเทศไทยส่วนใหญ่ 90% เป็น Plasmodium vivax ซึ่งมีความรุนแรงน้อยกว่า Plasmodium falciparum หากไม่ได้รับการรักษา เชื้ออาจอยู่ในร่างกายคนได้เป็นปี ทำให้มีอาการไข้เป็นๆหายๆได้ แต่ในบางรายอาจมีการติดเชื้อรนแรงได้เช่นกัน อย่างไรก็ตามประเทศไทยถือว่าเป็นพื้นที่ที่มีความเสี่ยงของมาลาเรียน้อย ความเสี่ยงในการติดเชื้อในนักท่องเที่ยวต่ำมาก อยู่ที่ประมาณ 1: 16000- 1: 50000 คน ดังนั้นจึงไม่มีความจำเป็นต้องรับประทานยาป้องกันมาลาเรียสำหรับนักเดินทางที่จะมาเที่ยวไทย
ความเสี่ยงของการติดเชื้อมาลาเรียในนักเดินทาง ขึ้นอยู่กับ
1. พื้นที่ที่จะเดินทาง ประเทศในทวีปแอฟริกาบางประเทศ ความเสี่ยงมาลาเรียพบได้เกือบทั่วพื้นที่ของประเทศ แม่ในเขตเมืองหลวง หรือเมืองใหญ่ เช่น อาบูจา (Abuja) ลากอส(Lagos) ของไนจีเรีย หรือในทุ่งหญ้าสะวันนา ชายฝั่งทะเล โดยไม่จำเป็นต้องพบในพื้นที่ป่าเหมือนในประเทศไทย แต่บางประเทศก็พบเฉพาะในบางพื้นที่ ดังนั้นการพิจารณาว่าการเดินทางมีความเสี่ยงมาลาเรียหรือไม่ ไม่สามารถประเมินได้จากประเทศที่จะเดินทางไปได้เท่านั้น ต้องดูรายละเอียดว่าจะเดินทางไปพื้นที่ใด
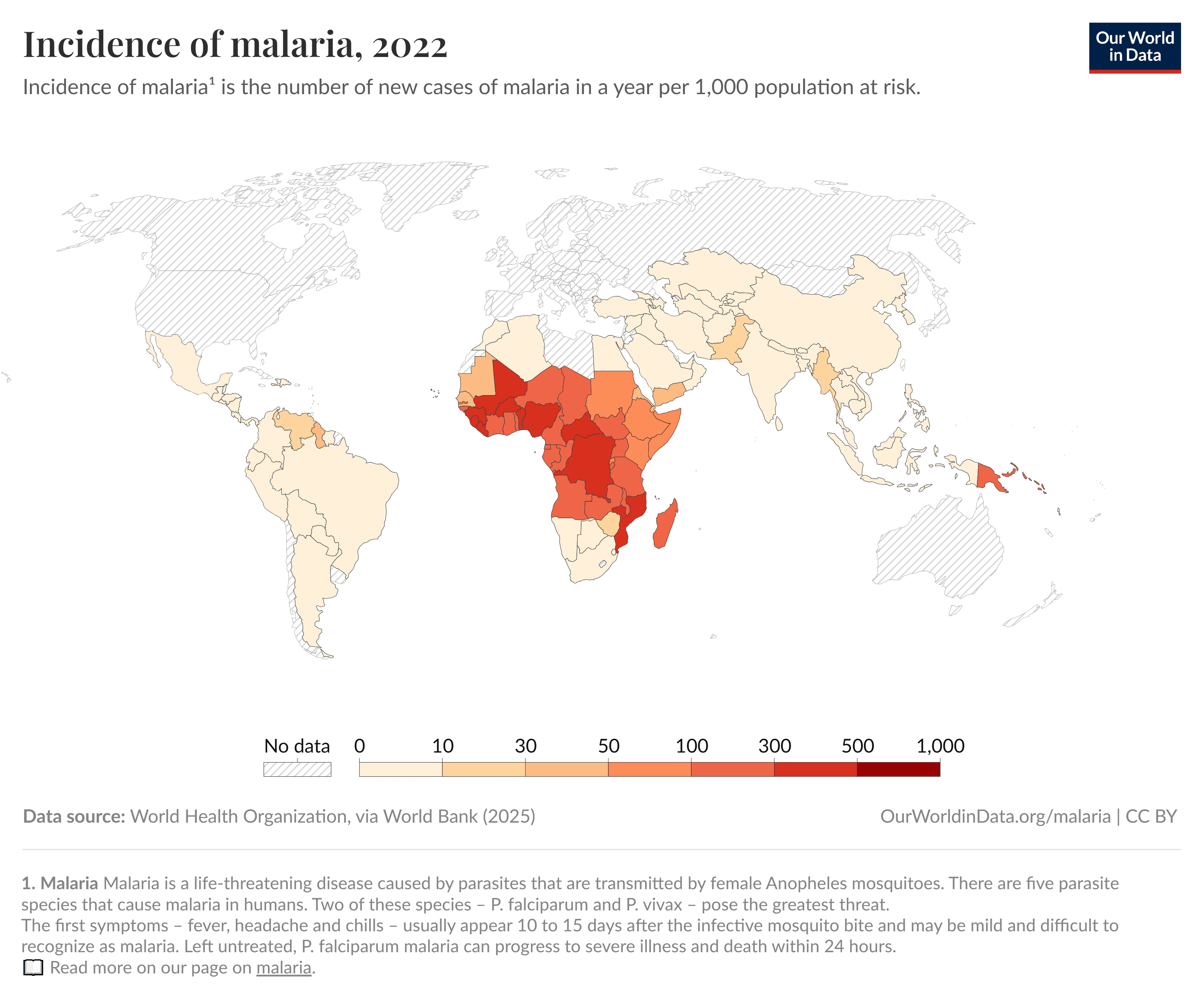
แผนที่แสดง ประเทศที่มีความเสี่ยง ของมาลาเรีย
ที่มา : https://ourworldindata.org/malaria [Accessed 17 July 2025]
2. กิจกรรมที่ทำ ถ้าทำกิจกรรมที่อยู่นอกอาคารเป็นส่วนใหญ่ มีโอกาสสัมผัสยุงเยอะ ก็จะมีความเสี่ยงต่อมาลาเรียสูง เช่น เที่ยวป่า ซาฟารี ส่องสัตว์ นอนเต็นท์ ทำงานเหมืองแร่ ทำงานอาสาสมัคร เป็นต้น
3. ระยะเวลาที่อยู่ในพื้นที่ ยิ่งอยู่ในพื้นที่นาน ความเสี่ยงในการติดเชื้อก็เพิ่มขึ้น
4. ฤดูที่เดินทาง สภาพอากาศ ความสูงของพื้นที่ที่เดินทาง หากเดินทางไปในช่วงฤดูฝน ซึ่งเป็นช่วงที่ยุงแพร่พันธุ์ได้ดี ก็จะมีความเสี่ยงมากกว่าการไปช่วงฤดูร้อนหรือหนาว หากไปในที่ที่มีความสูงมากกว่า 2000 เมตรเหนือระดับน้ำทะเล ความเสี่ยงที่จะถูกยุงกัดก็จะน้อยมากหรือไม่มีความเสี่ยงเลย
5. สภาวะร่างกาย โรคประจำตัว ของนักเดินทาง หากเป็นนักเดินทางทีเป็น เด็กเล็ก ผู้สูงอายุ ผู้ที่ตัดม้ามหรือไม่มีม่าม หญิงตั้งครรภ์ ผู้ที่มีโรคประจำตัว เช่น มีภาวะภูมิคุ้มกันบกพร่อง รับประทานยากดภูมิคุ้มกัน โรคเบาหวาน โรคไตเรื้อรัง จะมีโอกาสเกิดการติดเชื้อรุนแรง มีภาวะแทรกซ้อนมากขึ้นได้ ดังนั้นหากนักเดินทางกลุ่มนี้มีความจำเป็นต้องเดินทางไปยังพื้นที่ที่มีความเสี่ยงมาลาเรียน้อยถึงปานกลาง ควรปรึกษาแพทย์เพื่อพิจารณาการป้องกัน
การป้องกันมาลาเรีย
วิธีหลักคือการป้องกันไม่ให้ถูกยุงกัด โดยการสวมเสื้อแขนยาว กางเกงขายาว หลีกเลี่ยงการออกไปนอกอาคารในเวลากลางคืน นอนในมุ้งหรือห้องที่มิดชิด ใช้ยากันยุงที่มีประสิทธิภาพสูง ได้แก่ DEET 20-50% Picaridine 20% IR3535 20% เป็นต้น หรือสวมใส่เสื้อผ้าที่ชุบด้วยสาร Permethrin 0.5% ซึ่งมีประสิทธิภาพในการกันยุง
การรับประทานยาป้องกันมาลาเรีย
การรับประทานยาป้องกันมาลาเรียเป็นมาตรการหนึ่งในการป้องกันมาลาเรียสำหรับนักเดินทางที่มีความเสี่ยงสูง การพิจารณารับประทานยาป้องกันมาลาเรียควรปรึกษาแพทย์ผู้เชี่ยวชาญ เพื่อประเมินความจำเป็นในการรับประทานยา ได้แก่ ความเสี่ยงในการติดเชื้อ ข้อห้าม ข้อควระวัง ในแต่ละบุคคล ยาป้องกันมาลาเรียมีประสิทธิภาพในการป้องกันมาลาเรียสูง 80-90% หากทานอย่างสม่ำเสมอและถูกวิธี
ยาหลักที่มีใช้ในประเทศไทย ได้แก่ Atovaquone/Proguanil (Malarone) และ Doxycline
1. Atovaquone/Proguanil เป็นยาควบคุม มีเฉพาะที่รพ.เวชศาสดร์เขตร้อนเท่านั้น ทานก่อนเข้าพื้นที่เสี่ยง 1-2 วัน ขณะอยู่ในพื้นที่ และทานต่อหลังจากออกจากพื้นที่เสี่ยง 7 วัน ผลข้างเคียงน้อย ยามีราคาแพง
2. Doxycycline มีในโรงพยาบาลทั่วไป ราคาถูก แต่ต้องทานระยะเวลานานกว่า Atovaquone/Proguanil โดยทานก่อนเข้าพื้นที่ 1-2 วัน ขณะอยู่ในพื้นที่ และทานต่อหลังจากออกจากพื้นที่เสี่ยง 30 วัน โดยทั่วไปมีโอกาสเกิดผลข้างเคียงบ่อยกว่า Atovaquone/Proguanil คืออาการทางระบบอาหาร เช่น คลื่นไส้ อาเจียน ถ่ายเหลว แต่ส่วนใหญ่ไม่รุนแรงและหายเองได้
ปัจจุบันยังไม่มีวัคซีนป้องกันมาลาเรียที่ใช้สำหรับคนทั่วไป การใช้ยาป้องกันมาลาเรีย ร่วมกับการป้องกันไม่ให้ยุงกัดจึงเป็นมาตรการหลักในการป้องกันมาลาเรีย สำหรับนักเดินทางที่มีความเสี่ยงสูงในการติดเชื้อมาลาเรีย
นอกจากนี้ นักเดินทางควรมีความรู้ความเข้าใจเกี่ยวกับโรคมาลาเรีย ถึงแม่รับประทานยาป้องกันมาลาเรียครบถ้วนร่วมกับการป้องกันยุงแล้ว ก็ไม่สามารถป้องกันการติดเชื้อได้ 100% ดังนั้นหากมีอาการสงสัยมาลาเรีย เช่น ไข้สูง หนาวสั่น ปวดเมื่อยตัว หลังออกจากพื้นที่เสี่ยง ภายใน 1 สัปดาห์ถึง 2 เดือน ควรรีบพบแพทย์และแจ้งประวัติการเดินทาง เพื่อตรวจวินิจฉัย